
Nieuw onderzoek van de Yale University bewijst;
Eerdere onderzoeken toonde al aan dat een te lage luchtvochtigheid de slijmvliezen in onze luchtwegen aanzienlijk verzwakken. Uit het nieuwste onderzoek van de Yale Universiteit blijkt nu zelfs dat een te lage luchtvochtigheid:
- Ons aangeboren immuunsysteem blokkeert.
- Meer cel beschadiging in het ademhalingskanaal veroorzaakt.
-
Herstelprocessen belemmert.
Deze ontdekking wordt als een sensatie beschouwd in onderzoek naar de werking van ons afweer- en herstel systeem. Het staat nu vast dat een te lage luchtvochtigheid een negatieve invloed heeft op het hele ziekteverloop van de griep, van het moment van infectie tot aan het herstel.
De Yale universiteit onderzoekers Eriko Kudo, Eric Song, Laura Yockey, Tasfia Rakib, Patrick Wong en Robert Homer kwamen o.l.v. Dr. Ing. Akiko Iwasaki van de afdeling Immunologie tot deze opzienbarende conclusie. De resultaten van hun overzoek werden gepubliceerd in het prestigieuze Amerikaanse tijdschrift PNAS, uitgegeven door de National Academy of Sciences. Het onderzoek werd met grote belangstelling en interesse ontvangen door wetenschappers, medici en de wereldpers.
Het onderzoek toont aan dat een te lage luchtvochtigheid (<40%RV) in onze gebouwen de gevoeligheid voor het griepvirus vergroot en het hele verloop van deze infectieziekte verergert.
Het onderzoek werd uitgevoerd met genetisch aangepaste laboratoriummuizen, die een vergelijkbaar immunologisch ziekteverloop met mensen vertonen. De invloed van vocht werd onderzocht door de muizen vijf tot zeven dagen voorafgaand aan de experimenten in een klimaatkamer te houden en na infectie terug te laten keren. Bij een constante kamertemperatuur van 20°C werd de relatieve vochtigheid (RV) constant gehouden op een lage 10% RV of op een gemiddelde 50% RV. Dit simuleerde de wisselende vochtcondities in onze gebouwen. Toegang tot water en voedsel was onbeperkt.
Het influenzavirus werd overgedragen in vijf van de zes experimenten door inhalatie van infectieuze druppeltjes. Een infectieuze ‘Groep A influenzavirus, Porto Rico / 8 (PR8)’ genoemd. De drie verdedigingslinies van ons lichaam tegen luchtweginfecties zijn de mucosale barrière, het aangeboren en het verworven immuunsysteem. Dit geldt zowel voor contactoverdracht als voor transmissie door geïnhaleerde druppels. De invloed van luchtvochtigheid op deze drie beschermende mechanismen werd in het onderzoek in zes experimenten onderzocht.
Elke influenza-infectie begint met de virussen die proberen de slijmvliesbarrière van de neus en luchtwegen te doorbreken en de onderliggende epitheelcellen te infecteren. Ondertussen beweegt de mucusvoering permanent naar het strottenhoofd, wat is toe te schrijven aan het bewegen van de trilhaartjes van de neus en de bronchiën. De virussen zijn dus in een race tegen de klok. Als ze in het strottenhoofd met het slijmvlies komen, voordat ze in een epitheliale cel kunnen doordringen, worden ze ingeslikt of opgehoest voordat ze een infectie kunnen veroorzaken.
Het team van Dr. Ing. Iwasaki heeft aangetoond dat de cilia (trilhaartjes) langzamer en meer ongecoördineerd bewegen bij een lage luchtvochtigheid en dat ook de slijmlaag dan langzamer beweegt. Dit vergroot de kans voor influenzavirussen om het slijm te kunnen doordringen en met succes griep kunnen veroorzaken. Bij microscopisch onderzoek met gereflecteerd licht van het tracheale slijmvlies kon het langzamere transport van deeltjes duidelijk worden gevisualiseerd. De microdeeltjes, die in verschillende kleuren fluoresceren, maken de bewegingen van de slijmlaag en trilhaartjes zichtbaar op beeld.
De tweede verdedigingslinie tegen infectie, onze aangeboren immuniteit, is gebaseerd op het vermogen van witte bloedcellen om vreemde stoffen en microben als "vreemd" en "gevaarlijk" te herkennen. De virussen die als een bedreiging worden gedetecteerd, kunnen door deze cellen onschadelijk worden gemaakt. Tegelijkertijd geven ze het ‘messenger-interferon’ vrij, welke de genen activeert die de afgifte van antivirale eiwitten regelen. Het experiment toont aan dat bij 50% vochtigheid het aangeboren immuunsysteem effectief ingrijpt, de virussen snel worden geëlimineerd en slechts een paar epitheelcellen worden beïnvloed. De infectie kan worden gestopt zonder dat het verworven immuunsysteem hoeft in te grijpen. Na een verblijf van vijf dagen in 10% RV kan het aangeboren immuunsysteem echter niet meer worden geactiveerd. Er is meer schade aan het longweefsel en bovendien verloopt de celvervanging door celdeling langzamer dan in goed bevochtigde lucht.
Dat bij een te lage luchtvochtigheid onze aangeboren immuniteit ineffectief wordt, is een bevinding die immunologen onverwacht en sensationeel noemen. Dit kan voor ons allemaal van groot belang zijn.
In het laatste experiment zijn de bevindingen over het Niveau van Celtypen gedocumenteerd. In dit experiment werd een nasale infuusinfectie gebruikt om aan te tonen dat de onderzoeksresultaten onafhankelijk zijn van de wijze van overdracht van het influenzavirus. In de 10% en 50% RV groepen, werd de verdeling van tweeëntwintig verschillende longweefselcelsoorten vergeleken op de tweede dag na de infectie. In beide groepen werden veranderingen in de celverdeling gevonden, wat wijst op actieve, autonome cellulaire verdediging. Enkel bij 50% luchtvochtigheid werden in virus-geïnfecteerde en virus-vrije cellen, door interferon-gestimuleerde, antivirale actieve genen gevonden, maar niet bij 10% luchtvochtigheid. Dit betekent dat een lage luchtvochtigheid de activering van het aangeboren immuunsysteem blokkeert en verantwoordelijk is voor de ongehinderde proliferatie en verspreiding van influenzavirussen in het longweefsel en de daaruit voortvloeiende schade.
Het inademen van 50% vochtige lucht maakt de ongehinderde werking van de eerste twee natuurlijke afweermechanismen van de luchtwegen mogelijk en voorkomt ernstige influenza. De infectie kan worden overwonnen bij 50% vochtigheid zonder de derde verdedigingslinie, het verworven immuunsysteem, actief aan te zetten. Waarom de beschermende functie van het aangeboren immuunsysteem niet kan worden geactiveerd na enkele dagen droge lucht ademen is onduidelijk. Het lijkt erop dat het herkennen en onderscheiden van "gevaarlijk-ongevaarlijk" en "lichamelijk-vreemd" verstoord is. Aangezien bij lage luchtvochtigheid het verwijderen van de ingeademde deeltjes wordt verstoord, kan de oorzaak een decompensatie van het detectieproces hebben als gevolg van overbelasting, waardoor een te groot aantal deeltjes penetreren.
De resultaten van het onderzoek bieden een goede verklaring voor het voorkomen van influenza-epidemieën in gematigde klimaten. In onze verwarmde en gekoelde gebouwen worden vaak relatieve vochtigheidswaarden van 10 tot 30% gemeten, vooral in energie-efficiënte, luchtdichte gebouwen met mechanische ventilatie
Deze publicatie concludeert dat het verhogen van de luchtvochtigheid een nuttige strategie kan zijn om het risico op griep te verminderen, de symptomen te verlichten en het herstel te versnellen.
Referentie: 'Low ambient humidity impairs barrier function and innate resistance against influenza infection', Eriko Kudo, Eric Song, Laura Yockey, Tasfia Rakib, Patrick Wong, Robert Homer, Akiko Iwasaki
De gepubliceerde studie van Yale University door de National Academy of Sciences bewijst dat bij een lage luchtvochtigheid (<40% RV):
- Er een verhoogd risico is op griep, ziekteprogressie en een nadelige invloed heeft op het herstel.
- Het afweersysteem van het lichaam blokkeert en het herstelproces belemmert, waardoor Influenzavirussen in de longen zich makkelijk kunnen vermenigvuldigen.
- Uitgehoeste griepvirussen in de lucht langer kunnen overleven.
- Geïnhaleerde virussen ons makkelijker kunnen infecteren doordat zij niet snel genoeg worden afgevoerd door onze trilharen en slijmtransport.
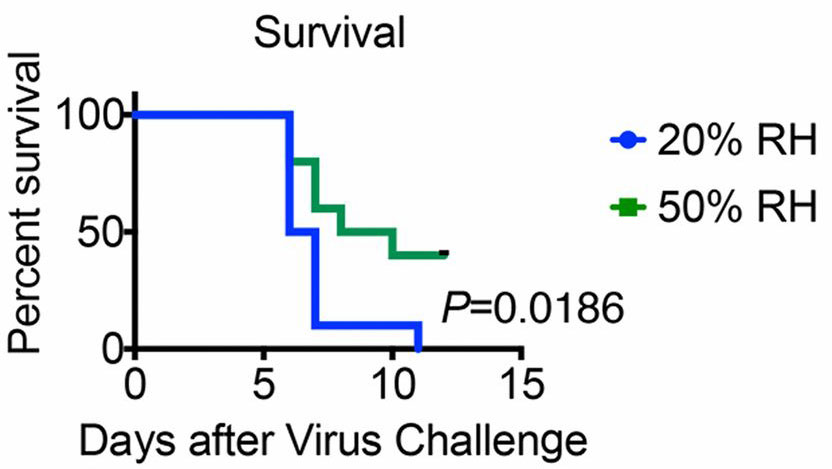
Overleving van muizen in test bij 20% en 50% RV (hoger is beter)
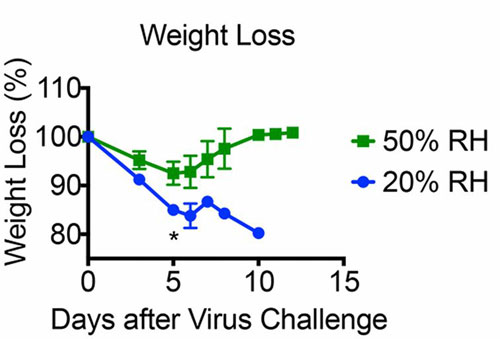
Gewichtsverlies van muizen in test bij 20% en 50% RV (hoger is beter)
Wat u nog meer kan interesseren:
Studie TU Delft en KU Leuven bewijst correlatie droge lucht en SARS-CoV2 / Influenza besmettingen

De Covid-19-pandemie verandert de ventilatie-industrie fundamenteel
